La fecundación in vitro, la solución más extendida ante los problemas de infertilidad
Aproximadamente una de cada seis parejas no pueden conseguir el embarazo tras un año de mantener relaciones sexuales sin protección, porcentaje que va aumentando con la edad, además de que también pueden influir otros factores. Estos problemas de infertilidad son cada vez más frecuentes, aunque afortunadamente las técnicas de reproducción asistida ofrecen una alternativa para conseguir el deseado embarazo. Entre ellas, una de las principales, y también la que presenta un mayor índice de efectividad, es la fecundación in vitro, con un gran número de clínicas de fiv en Madrid donde se puede seguir todo el proceso atendido por profesionales.
Este procedimiento fue realizado por primera vez por los doctores P. Steptoe y R. Edwards en 1978 para ayudar a una mujer que presentaba una obstrucción de trompas. Desde entonces, las indicaciones para realizar fecundación in vitro han aumentado. De hecho, en la actualidad se emplea como primera técnica de elección en el caso de factor masculino, baja reserva ovárica, endometriosis o incluso en infertilidad de causa desconocida tras realizar ciclos de inseminación intrauterina sin embarazo.
Infertilidad masculina y síndrome autoinmune
En cuanto a la infertilidad masculina, investigadores de la Universidad Estatal de Michigan (Estados Unidos) han descubierto que la ausencia del regulador autoinmune (AIRE) en ratones da lugar a problemas de fertilidad similares a los que afectan a los hombres con el síndrome poliendócrino autoinmune tipo I (APS-1).
Según este trabajo, publicado en la revista “The American Journal of Pathology”, la tolerancia dependiente del regulador autoinmune desempeña un papel fundamental en el mantenimiento de la fertilidad masculina, al impedir el ataque autoinmune contra múltiples objetivos reproductivos.
«Los factores masculinos representan una gran parte de la infertilidad en las parejas, y los mecanismos que subyacen a la infertilidad masculina no se conocen bien. Este estudio es importante porque representa un mecanismo hasta ahora poco explorado por el que la fertilidad puede verse afectada a través de la enfermedad autoinmune», explica la investigadora principal, Margaret G. Petroff.
El tratamiento FIV, paso a paso
El primer paso es la estimulación de los ovarios mediante el uso de fármacos, cuya acción es similar a la de ciertas hormonas producidas por la mujer. La finalidad de este tratamiento es obtener el desarrollo de varios folículos, en cuyo interior se encuentran los óvulos. Con el fin de evitar la ovulación espontánea se asocian otros medicamentos con acción hormonal.
Después de pasa a la punción folicular y la extracción de los ovocitos, bajo visión ecográfica y por vía vaginal. Esta intervención es realizada habitualmente en régimen ambulatorio y requiere anestesia y observación posterior durante un periodo variable. Los óvulos (ovocitos) obtenidos se preparan y clasifican en el laboratorio. En este sentido, cabe señalar que el número de óvulos que se extraen en la punción, su madurez y calidad no puede predecirse con exactitud, pudiendo incluso no obtenerse ninguno o ninguno viable.
A la vez, tiene lugar la preparación del semen, ya sea de la pareja o de donante, de acuerdo con la legislación vigente. El semen criopreservado se descongela en el Laboratorio de Andrología y se procesará para utilizarlo posteriormente en la FIV.
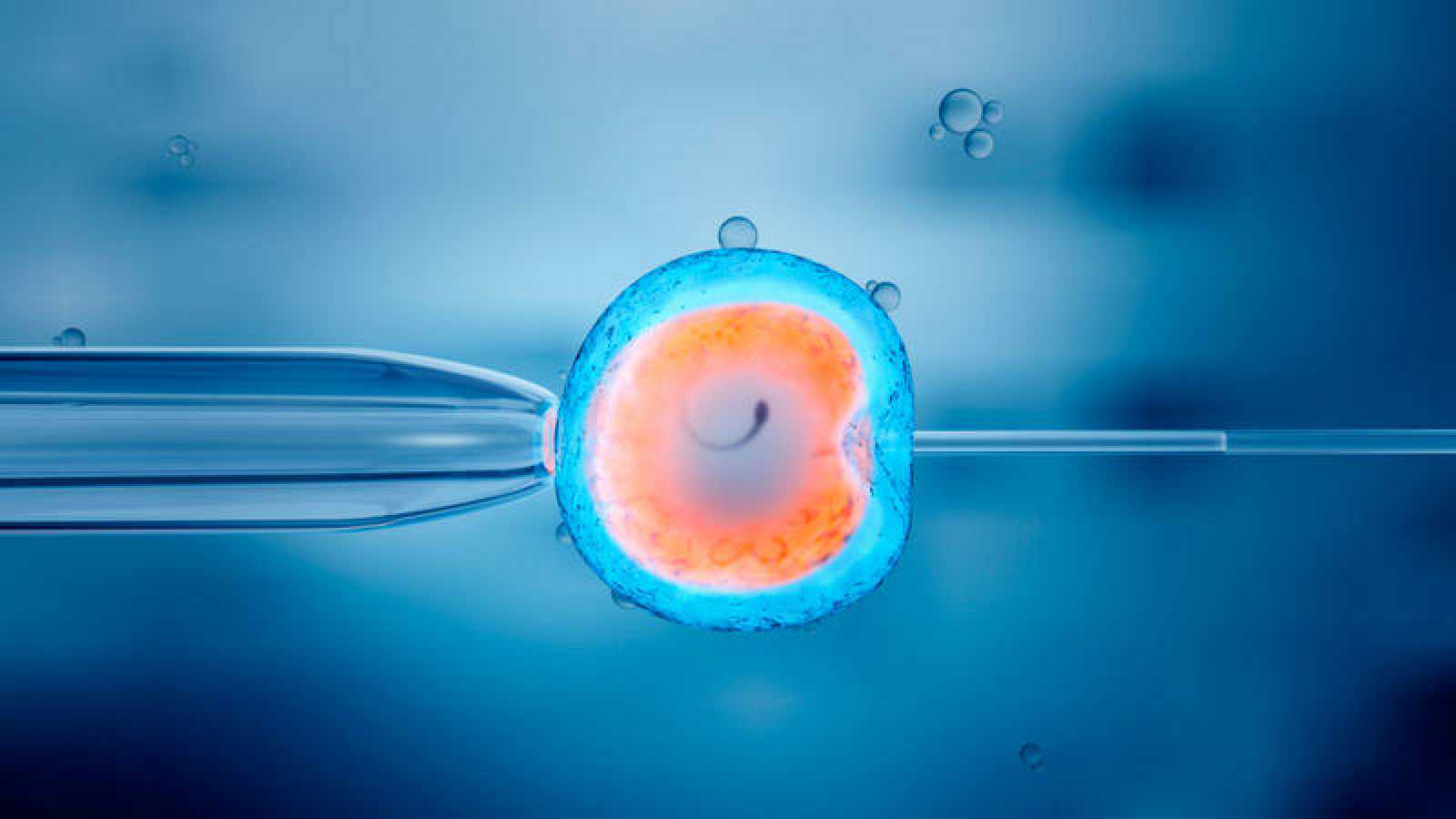
El tercer paso es el de la fecundación, que se realiza con microinyección espermática (ICSI), de modo que se introduce un espermatozoide en cada óvulo. A las 16-18 horas se determinará el número de óvulos fecundados y se dejarán en el incubador para su observación en los días sucesivos de cultivo con medios especiales. Los embriones se mantendrán en el laboratorio por un periodo de 2 a 6 días, tras los que se procederá a la transferencia y/o congelación en algunos casos. En algunas clínicas disponen de sistemas Time Lapse para la evaluación de la viabilidad embrionaria por medio de la morfocinética.
Superado este proceso llega el momento de la transferencia embrionaria. Se trata de un procedimiento sencillo e indoloro que se realiza con la ayuda de una ecografía abdominal. Consiste en depositar los embriones en la cavidad uterina, utilizando para ello una cánula muy fina. Con el objetivo de favorecer la implantación embrionaria se prescribe también un tratamiento hormonal. Los expertos en reproducción asistida recomiendan que previamente haya bebido un par de vasos de agua y tenga la vejiga llena, lo cual facilitará ver ecográficamente donde se depositan exactamente los embriones. Después de la transferencia estará aproximadamente media hora en reposo en la habitación hasta el alta médica. La transferencia de embriones puede realizarse en día +2 (a las 48 horas de la punción), en el día +3 (a las 72 horas), o a los 5 días en el caso de que se realice un cultivo largo y transferencia de blastocisto. El día de la transferencia, explican los profesionales, depende de cada circunstancia personal del ciclo y la paciente.
En este punto, es importante señalar que la Ley de Reproducción Asistida en España permite que se transfiera un número máximo de tres embriones, aunque lo habitual es que se transfieran un máximo con el fin de evitar embarazos múltiples. Por otra parte, en caso de existir embriones viables sobrantes de un ciclo de Fecundación in Vitro estos se preservarán mediante congelación o vitrificación.
La prueba de embarazo se realiza a los 10 días de la punción folicular. Consiste en la determinación de una hormona: la beta hCG en sangre, de forma que se puede cuantificar su nivel para conocer con más exactitud cómo evoluciona la gestación.



